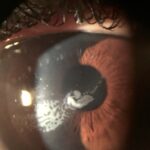
TRATAMIENTO DE LA NEOVASCULARIZACIÓN CORNEAL
Podemos dividirlo en dos categorías:
- TRATAMIENTOS ANGIOSTÁTICOS/ANTIANGIOGÉNICOS:
Frenan el desarrollo de nuevos vasos inmaduros en crecimiento, pero es menos efectivo sobre vasos maduros bien establecidos, como apuntaba en el foro el Dr. Noé Rivero. Es decir, para producir la regresión de neovasos corneales inmaduros nos bastaría con bloquear el estímulo angiogénico, que es primordial para su mantenimiento y desarrollo. El problema puede venir, en ocasiones, en diferenciar los neovasos maduros de los inmaduros si no tenemos registros previos del paciente. En este grupo contamos principalmente con los fármacos antiinflamatorios e inmunosupresores y los fármacos que bloquean la acción del VEGF.
- Corticoesteroides
Su acción antiangiogénica se debe a su efecto inhibitorio sobre las células del sistema inmune, inhibiendo la síntesis de citocinas y la quimiotaxis, pero también actúan a nivel del endotelio vascular, inhibiendo su proliferación y migración. Los consideraremos como fármacos de 1º línea en presencia de inflamación activa, como por ejemplo en casos de queratitis herpética activa o NCV asociada con rechazo inmune en queratoplastia. La prednisolona y la dexametasona son las de mayor potencia antilinfangiogénica. Aunque la principal vía de administración es la tópica también se ha descrito la inyección de triamcinolona subtenoniana en el tratamiento de la NVC. La posología la prescribiremos en función de la gravedad, y lo habitual es ir disminuyendo la dosis a lo largo de meses. Deberemos monitorizar estrechamente a los pacientes para controlar los posibles efectos adversos oculares de los corticoides.
- Anti-inflamatorios no esteroideos (AINEs)
Tienen propiedades antiinflamatorias al inhibir la ciclooxigenasa 1 y 2. Aunque tienen capacidad potencial de bloquear factores angiogénicos, no existen hasta la fecha estudios que evalúen la eficacia de los AINEs en la prevención o el tratamiento de la NVC.
- Inmunosupresores
- Ciclosporina
Es un inhibidor de la calcineurina que bloquea la activación de los linfocitos T. De forma tópica se usa a concentraciones variables desde 0.05%. Su eficacia en el tratamiento de la NVC parece inferior a la de los corticoides, pero podría emplearse como ahorrador de los mismos en ciertos trastornos con base inflamatoria.
- Tacrolimus
Es otro inhibidor de la calcineurina mucho más potente que la ciclosporina. Suele emplearse en forma de pomada oftálmica a concentración de 0.03%. En modelos experimentales ha sido efectivo en la prevención de la NVC por vía tópica y sistémica.
- Anti-VEGF
En la actualidad disponemos de varios fármacos que actúan como anti-angiogénicos (de vasos sanguíneos y linfáticos) bloqueando la acción del VEGF: bevacizumab (AvastinÒ), ranibizumab (LucentisÒ), pegaptanib (MacugenÒ) o aflibercept (EyleaÒ).
El bevacizumab tópico off-label, anticuerpo monoclonal humanizado que bloquea VEGF-A, ha demostrado eficacia en el tratamiento de la NVC en modelos animales y en práctica clínica, en pacientes con mala respuesta a tratamiento anti-inflamatorio convencional. Se puede utilizar en dosis de 5 o 10 mg/mL 4-5 veces al día durante un mes y disminuir la dosis en función de la respuesta (Dr. Gegúndez). Aunque la tolerancia mostrada en estudios clínicos en general es buena, no debemos olvidar el papel trófico que tiene el VEGF sobre la superficie ocular, de forma que podemos tener alteraciones neurotróficas y epiteliales corneales, de la respuesta inmune normal corneal y retraso en la curación de erosiones.
Bevacizumab también se puede utilizar en forma de inyecciones subconjuntivales o intraestromales de 0.1-0.3 mL a concentración de 25mg/mL (misma concentración que para vía intravítrea, Dr. Gegúndez). Esta vía podría tener un perfil de efecto adversos más baja, aunque puede ser necesario repetir las inyecciones tras varias semanas para obtener el efecto clínico deseado (Dr. Ulate, Dra. Abuin). En corneas neovascularizadas se ha visto que bevacizumab alcanza niveles estromales tanto por vía tópica como por vía subconjuntival.
El fármaco con mayor experiencia del grupo en NVC es el bevacizumab. En un metaanálisis acerca de la efectividad de bevacizumab en el tratamiento de la NVC, que incluía 7 estudios clínicos y 18 estudios en modelos animales, en los estudios clínicos se observó una reducción significativa del 36% del área de NVC en global, un 32% por vía subconjuntival y un 48% por vía tópica. El efecto era mayor cuando los neovasos corneales estaban activos que cuando eran estables: 59% de reducción del área de NVC vs 28%. En los estudios en modelos animales también se encontró una mejor diferencia media estandarizada de reducción de NVC del bevacizumab con respecto al control. El bevacizumab fue en general bien tolerado y no se reportaron efectos adversos significativos(9).
Aunque existen estudios clínicos y experimentales que han demostrado la efectividad de otros anti-VEGF (pegabtanib, ranibizumab o aflibercept) en el tratamiento de la NVC, algunos estudios comparativos han mostrado mayor efectividad del bevacizumab, por lo que parece razonable que sea el fármaco de elección dentro del grupo(1).
- Aganirsen: anti-insulin receptor substrate-1 (anti-IRS-1)
En varios modelos in vivo se ha visto que el insulin receptor substrate-1 (IRS-1) es un mediador clave en la angiogénesis inflamatoria. Aganirsen (GS 101) es un oligonucleótido antisentido con efecto antiangiogénico sobre vasos sanguíneos y linfáticos bloqueando la expresión de IRS-1 y disminuyendo la expresión de VEGF y de IL-1.
Ensayos clínicos controlados multicéntricos en fase 2 y 3 han demostrado que aganirsen tópico 1 gota cada 12 horas reduce significativamente el área de NVC, es seguro y bien tolerado y reduce la necesidad de queratoplastia en pacientes con NVC central asociada a queratitis. Sin embargo, no se encontró un aumento significativo de la AV. Se recomienda una duración de 3 meses de tratamiento, y el efecto perdura tras suspenderlo(10, 11). El principal inconveniente de este tratamiento es su elevado precio (es uno de los conocidos como “fármacos huérfanos”), aunque desde España se puede solicitar desde farmacia hospitalaria o comprarse al extranjero (Dr. García-Delpech).
- Inhibidores de metaloproteinasas (MMP)
Las tetraciclinas, como la doxiciclina o la minocilina, inhiben las metaloproteinasas que degradan la matriz extracelular favoreciendo la NVC. Se ha visto además que podrían tener un efecto antiangiogénico independiente de las MMP, pudiendo tener un efecto sinérgico con el de otros antiangiogénicos como en bevacizumab.
- Otros fármacos antiangiogénicos
- Inhibidores de multikinasas: sunitinib, sorafenib, lapatinib, pazopanib
- Inhibidores de la Rho kinasa: fasudil
- TRATAMIENTOS ANGIOREGRESIVOS/ANGIOOCLUSIVOS (QUIRÚRGICOS):
Regresión de vasos maduros ya establecidos. Los vasos maduros recubiertos de pericitos no dependen tanto del VEGF y de otros factores angiogénicos, por lo que para tratarlos adecuadamente necesitaremos añadir procedimientos físicos.
- Oclusión de neovasos corneales
- Diatermia con aguja fina
Se utiliza el bisturí eléctrico habitual (cauterio monopolar) con la punta de colorado. La técnica consiste en pasar una aguja de nylon de 10-0 o de 9-0 lo más cerca posible de los troncos vasculares principales que queramos coagular. Se empieza dando toques muy cortos con la punta de colorado en la aguja hasta que se produce el blanqueamiento y oclusión del vaso. Se empieza desde el mínimo nivel de energía de coagulación (nivel 1 o 2) que iremos subiendo si fuera necesario. Para aumentar la eficacia se puede coagular en varios puntos un mismo vaso(12, 13).
La coagulación con aguja fina produce contracción y cicatrización del tejido corneal, de forma que deberemos aplicar la mínima energía posible para lograr el efecto deseado. Los tratamientos angiooclusivos se pueden combinar con tratamiento antiangiogénico tópico o subconjuntival, lo que podría mejorar su efectividad. De esta forma el estimulo inflamatorio-proangiogénico producido por la propia coagulación podría ser contrarrestado por el tratamiento anti-angiogénico adicional (Dr. García-Delpech). En una serie en la que se combinó diatermia con aguja fina + bevazizumab tópico o subconjuntival en NVC madura se consiguió la regresión de los vasos nutricios en 14 de 16 casos con reducción significativa del área de NVC de 46%. No hubo mejoría significativa en la AV ni tampoco efectos adversos asociados al tratamiento(14).
En una serie retrospectiva de 17 ojos con queratopatía lipídica la diatermia con aguja fina consiguió la regresión de NVC en el 82% de los casos. En esta misma serie en 19 ojos de queratoplastia de alto riesgo con NVC, el pretratamiento con diatermia con aguja fina evitó la necesidad de queratoplastia en 6 casos y mejoró el pronostico de supervivencia de los 13 restantes al 85% dentro del primer año. En 4 casos de queratoplastia con rechazo inmune, con NVC y mala respuesta al tratamiento convencional, la diatermia con aguja fina consiguió ocluir los vasos estromales ayudando a resolver el cuadro en todos los casos(15).
Personalmente yo he tenido buenos resultados tratando varios casos de NVC establecida previo a re-queratoplastia combinando diatermia con aguja fina y avastin subconjuntival-intraestromal, habiendo observado la regresión completa de la NVC en el postoperatorio en todos mis casos. En una ocasión utilicé el terminal de diatermia del facoemulsificador y pude constatar que no sirve para nada.
- Cauterización con láser argón o Nd:YAG
La cauterización de la NVC con láser argón o Nd:YAG produce disrupción y degeneración del endotelial, formación de coágulos y distorsión de lamelas corneales aplicando el laser sobre los vasos corneales. Es un tratamiento que ha mostrado eficacia en modelos experimentales y estudios clínicos. Se puede combinar con terapia antiangiogénica. Las complicaciones son hemorragia corneal, adelgazamiento corneal, exacerbación y recanalización de la NVC.
En un reciente estudio con láser Nd:YAG en NVC madura, tras 3 meses se observó una disminución del área de NVC de 32 a 17% con la oclusión completa del 53% de los vasos, oclusión parcial del 9%, mientras que el 37% de los vasos se recanalizaron(16).
- Otros tratamientos vasooclusivos
Algunas series de casos han mostrado la utilidad de la terapia fotodinámica con verteporfina en el tratamiento de la NVC. En un reciente estudio en modelo murino de NVC con suturas y posterior queratoplastia, el crosslinking con riboflavina redujo significativamente los neovasos maduros sanguíneos y linfáticos y mejoró la supervivencia de la queratoplastia a largo plazo con respecto al grupo control(17).
- Reconstrucción de la superficie ocular
El trasplante de membrana amniótica es efectivo en la prevención de NVC asociada a daño agudo sobre la superficie ocular como en quemaduras químicas o en procesos como el síndrome de Steven-Jonhson.
La DCML deberemos tratarla mediante procedimientos de reconstrucción de la superficie ocular, que escapan al objetivo de esta revisión.
CONCLUSIONES
En resumen, la neovascularización corneal se produce cuando se da un disbalance entre los factores anti-angiogénicos y pro-angiogénicos corneales, jugando la inflamación un papel fisiopatogénico fundamental.
Para los neovasos corneales inmaduros activos en crecimiento, sobre todo en presencia de inflamación activa, el tratamiento de elección serán los corticosteroides tópicos y los fármacos anti-VEGF. Para el tratamiento de los vasos maduros establecidos deberemos añadir, además, tratamientos físicos vasooclusivos que se puede combinar con la terapia antiangiogénica, destacando entre todos ellos la diatermia con aguja fina por ser un tratamiento sencillo, barato, seguro y eficaz.
Si tienes alguna pregunta, duda o comentario puedes escribirnos en nuestro muro de facebook:
Bibliografía:
- Roshandel D, Eslani M, Baradaran-Rafii A, Cheung AY, Kurji K, Jabbehdari S, et al. Current and upcoming therapies for corneal neovascularization. Ocul Surf. 2018.
- Reinhard T, Larkin F. Corneal Disease. Recent developmants in diagnosis and therapy: Springer; 2013.
- Dietrich T, Bock F, Yuen D, Hos D, Bachmann BO, Zahn G, et al. Cutting edge: lymphatic vessels, not blood vessels, primarily mediate immune rejections after transplantation. J Immunol. 2010;184(2):535-9.
- Le Q, Xu J, Deng SX. The diagnosis of limbal stem cell deficiency. Ocul Surf. 2018;16(1):58-69.
- Kim KH, Mian SI. Diagnosis of corneal limbal stem cell deficiency. Curr Opin Ophthalmol. 2017;28(4):355-62.
- Di Zazzo A, Kheirkhah A, Abud TB, Goyal S, Dana R. Management of high-risk corneal transplantation. Surv Ophthalmol. 2017;62(6):816-27.
- The collaborative corneal transplantation studies (CCTS). Effectiveness of histocompatibility matching in high-risk corneal transplantation. The Collaborative Corneal Transplantation Studies Research Group. Arch Ophthalmol. 1992;110(10):1392-403.
- Faraj LA, Said DG, Al-Aqaba M, Otri AM, Dua HS. Clinical evaluation and characterisation of corneal vascularisation. Br J Ophthalmol. 2016;100(3):315-22.
- Papathanassiou M, Theodoropoulou S, Analitis A, Tzonou A, Theodossiadis PG. Vascular endothelial growth factor inhibitors for treatment of corneal neovascularization: a meta-analysis. Cornea. 2013;32(4):435-44.
- Cursiefen C, Viaud E, Bock F, Geudelin B, Ferry A, Kadlecová P, et al. Aganirsen antisense oligonucleotide eye drops inhibit keratitis-induced corneal neovascularization and reduce need for transplantation: the I-CAN study. Ophthalmology. 2014;121(9):1683-92.
- Cursiefen C, Bock F, Horn FK, Kruse FE, Seitz B, Borderie V, et al. GS-101 antisense oligonucleotide eye drops inhibit corneal neovascularization: interim results of a randomized phase II trial. Ophthalmology. 2009;116(9):1630-7.
- HS D. High-Risk Kertaoplasty. Penetrating and Lamellar Keratoplasty II: Lamellar Keratoplasty and Advanced Procedures. iLearn Didactic Courses: ESCRS.
- Pillai CT, Dua HS, Hossain P. Fine needle diathermy occlusion of corneal vessels. Invest Ophthalmol Vis Sci. 2000;41(8):2148-53.
- Koenig Y, Bock F, Kruse FE, Stock K, Cursiefen C. Angioregressive pretreatment of mature corneal blood vessels before keratoplasty: fine-needle vessel coagulation combined with anti-VEGFs. Cornea. 2012;31(8):887-92.
- Faraj LA, Elalfy MS, Said DG, Dua HS. Fine needle diathermy occlusion of corneal vessels. Br J Ophthalmol. 2014;98(9):1287-90.
- Kumar J, Gehra A, Sirohi N. Role of Frequency Doubled Nd: Yag Laser in Treatment of Corneal Neovascularisation. J Clin Diagn Res. 2016;10(4):NC01-4.
- Hou Y, Le VNH, Tóth G, Siebelmann S, Horstmann J, Gabriel T, et al. UV light crosslinking regresses mature corneal blood and lymphatic vessels and promotes subsequent high-risk corneal transplant survival. Am J Transplant. 2018.