El rol causal de la hiperglucemia en el desarrollo de las complicaciones retinianas es bien conocido. Está demostrado que el estricto control de glucemia, tanto en la diabetes tipo 1 como en la tipo 2, puede retrasar el establecimiento y progresión de las complicaciones microvasculares.
La retinopatía diabética (RD) es la complicación microvascular más frecuente, la prevalencia se incrementa con la duración de la diabetes. El edema macular diabético (EMD) es más frecuente en la diabetes tipo 2, ocurre en aproximadamente 7,5% de los pacientes diabéticos y es la principal causa de ceguera en el mundo industrializado.

Las definiciones usadas en el estudio ETDRS, han proporcionado los criterios uniformes para la terminología y clasificación de la RD y el EMD. La RD es clasificada en dos estadios básicos: La RD no proliferativa (RDNP), y la RD proliferativa (RDP). A su vez la RDNP es dividida en leve, moderada y severa de acuerdo al nivel de severidad. El edema macular es clínicamente significativo de acuerdo a tres criterios conocidos: engrosamiento retiniano dentro de las 500 micras del centro de la fóvea; exudados duros dentro de las 500 micras foveales si están asociados a engrosamiento adyacente; y una zona o zonas de engrosamiento retiniano de un área de disco y que al menos parte del cual esté dentro de un diámetro de disco del centro de la fóvea. En los últimos años, la tomografía de coherencia óptica (OCT) ha revolucionado el diagnóstico y monitorización del EMD, facilitando su manejo.
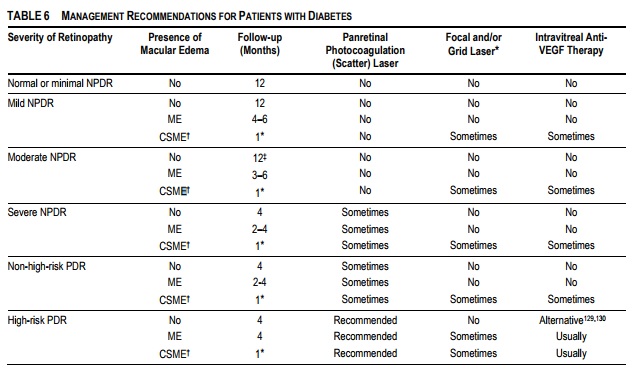
El cribado de la retinopatía diabética es la mejor estrategia para prevenir o retrasar la pérdida visual. La frecuencia del cribado puede ser modificada de acuerdo al estadio de la RD. Esta periodicidad se resume en la siguiente tabla tomada de las guías de la Academia Americana de Oftalmología.
El control de los factores de riesgo en los diferentes estadios de la enfermedad es una buena estrategia. En pacientes con diabetes tipo 2, el riesgo de complicaciones está fuertemente asociado al grado de control metabólico. Además el control estricto de la presión arterial está asociado a una reducción del 34% en la proporción de pacientes con deterioro de la retinopatía y 47% del deterioro de la agudeza visual. En los pacientes diabéticos con hipertensión arterial, una reducción de la presión sistólica en 10 mmHg está asociada con un 35% de reducción de progresión de RD, así como 2 veces menor riesgo de pérdida visual.
Las indicaciones actuales de la fotocoagulación láser es especialmente dirigida a tratar las dos principales complicaciones: la neovascularización y el edema macular clínicamente significativo. Es importante explicar a los pacientes los siguientes puntos:
a) La fotocoagulación panretiniana puede parar la progresión de la RDP, pero no en todos los casos.
b) El riesgo de sangrado persiste después del tratamiento debido a que la regresión de la neovascularización es lenta.
c) La panfotocoagulación puede producir una moderada disminución de la visión, pérdida del campo visual o adaptación a la oscuridad, pero el beneficio del láser, sobrepasa por mucho a los efectos adversos.
El tratamiento actual del EMD, se basa en las terapias intravítreas con anti-VGEF, particularmente, aflibercept, ranibizumab o bevacizumab, estas han mejorado sustancialmente el pronóstico visual de los pacientes. Los recientes hallazgos encontrados en el Protocolo T conceden una ligera ventaja al aflibercept en aquellos pacientes con visiones inferiores a 69 letras del ETDRS (<20/50).
Recientemente la evidencia publicada del Protocolo S, el cual fue diseñado como un estudio de no inferioridad comparado con la panfotocoagulación retiniana y ranibizumab 0,5 mg para pacientes con RDP de alto riesgo. En los resultados se demostró la no inferioridad de ranibizumab 0,5 mg de acuerdo a los resultados visuales y a las tasas de cirugía vitreorretiniana. A los 2 años, la agudeza visual mejoro por 2.8 letras en el grupo de ranibizumab comparado con una mejoría de 0,2 letras en el grupo de la panfotocoagulación retiniana. Con una diferencia media de 2.2 letras entre los grupos (p< 0.001). Sin embargo los costos de la inyección de ranibizumab superan los costos de la panfotocoagulación retiniana. Estos resultados apoyan a las inyecciones con ranibizumab como una posible alternativa de tratamiento.
Si tienes alguna pregunta, duda o comentario puedes escribirnos en nuestro muro de facebook:

1.- Borja Corcóstegui, Santiago Durán, María Olga González-Albarrán, Cristina Hernández, José María Ruiz-Moreno, Javier Salvador, Patricia Udaondo, and Rafael Simó, Update on Diagnosis and Treatment of Diabetic Retinopathy: A Consensus Guideline of the Working Group of Ocular Health (Spanish Society of Diabetes and Spanish Vitreous and Retina Society), Journal of Ophthalmology, vol. 2017, Article ID 8234186, 10 pages, 2017. doi:10.1155/2017/8234186.