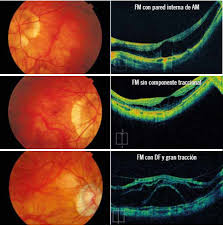
La miopía, recordemos, es uno de los tres problemas refractivos más comunes en los pacientes en el mundo y se debe en parte a que el ojo es más largo de lo normal, algo que provoca que las imágenes se formen en el ojo un poco antes de llegar a la retina. Pero no todas las miopías son iguales ni conllevan los mismos riesgos para los pacientes, por ello en la clasificación del autor J.Ruiz-Medrano publicada en Progress in Retinal and Eye Research nos facilita el poder entender esta enfermedad tan compleja y los cambios que se producen en la mácula de estos pacientes.
La maculopatía miópica es una enfermedad altamente compleja y los sistemas de clasificación actuales no tienen en cuenta los numerosos cambios que se producen en la mácula de estos pacientes. Por lo tanto, se necesita un sistema de clasificación más completo, por varias razones:
- Definir con más precisión la etapa de la enfermedad para mejorar el seguimiento al permitir a los médicos monitorear con mayor precisión los cambios a lo largo del tiempo, lo cual es esencial dada la naturaleza progresiva de esta condición.
- Unificar los sistemas de clasificación actualmente disponibles, ello establecería criterios de clasificación estandarizados que podrían utilizarse para comparar los resultados de estudios multicéntricos internacionales.
La miopía alta se define como la presencia de un error de refracción altamente negativo (> -6 a -8 dioptrías) en el contexto de la elongación ocular (26-26.5mm). Sus manifestaciones oculares pueden incluir diferentes cambios en el fondo de ojo.
Sin embargo las alteraciones oculares asociadas con la miopía patológica, especialmente aquellas que afectan el área macular, se definen como maculopatía miópica, muy frecuente en todo el mundo, es un trastorno macular adquirido, consecuencia por lo general de una miopía magna. La miopía patológica es la cuarta causa más frecuente de ceguera irreversible en los países desarrollados, especialmente común en los países de Asia oriental.
Aunque los términos miopía alta y miopía patológica se usan indistintamente, no se refieren a la misma enfermedad ocular. Los dos factores clave que impulsan el desarrollo de la miopía patológica son:
- Elongación de la longitud axial.
- Estafiloma posterior.
La presencia de estafiloma posterior, que es el hallazgo más común en pacientes con miopía patológica, es el factor diferenciador clave entre la miopía alta y la patológica. La aparición de estafiloma conducirá, en la mayoría de los casos, a otras afecciones, como atrofia, tracción o maculopatía neovascular. El estafiloma posterior es, por ejemplo, responsable de las diferencias entre un orificio macular miope (MH), con y sin desprendimiento de retina, y un MH idiopático. El estafiloma posterior típicamente induce la división de la capa retiniana, lo que lleva a la foveosquisis en la HM miópica, un factor de diferenciación importante entre la HM miope y la emetrópica.
Por tanto, un sistema de clasificación más completo podría ayudar a mejorar nuestra comprensión de los orígenes genéticos de esta enfermedad, así como un seguimiento muy marcado por parte de Oftalmólogos especializados, para poder actuar rápidamente. Una vez estable y según cada caso, con ayudas de baja visión si fuera necesario se busca mejorar la calidad de vida del paciente.
Si tienes alguna pregunta, duda o comentario puedes ponerla en nuestro muro de facebook:
Ruiz-Medrano J, Montero JA. Myopic maculopathy: Current status and proposal for a new classification and grading system (ATN).Progress in Retinal and Eye Research.2018 oct 31.